PORTAL
MRSA PORTAL (Ikke tilgjengelig)
Hensikt og omfang
Hindre at MRSA (meticillinresistente gule stafylokokker) etableres og spres i sykehusmiljø, eller til andre helseinstitusjoner. Hindre spredning mellom pasienter og mellom pasienter og ansatte. Denne prosedyren omfatter både pasienter som skal til poliklinisk konsultasjon eller legges inn. Prosedyren gjelder for alle ansatte, studenter og andre som arbeider ved sykehusene i Helse- Nord Trøndelag.
Ansvar
Alle ansatte som har ansvar for pasienter ved innleggelse, pleie og behandling og ledelsen som ansetter nye arbeidstakere ved sykehusene i Helse-Nord Trøndelag.
Grunnlagsinformasjon
Meticillinresistente Staphylococcus aureus (MRSA) er gule stafylokokker som har blitt resistente mot de typer antibiotika som oftest brukes mot stafylokokkinfeksjoner.
Antall påviste tilfeller i Norge er lavt sammenlignet med andre land utenfor Norden, men forekomsten har vært jevnt økende. Utenfor sykehus og sykehjem utgjør MRSA et svært lite helseproblem og vil sjelden forårsake større problemer enn andre gule stafylokokker, men det er viktig å begrense mulighetene for at MRSA tas med inn i helseinstitusjoner.
Pasienter
Pasienter som har oppholdt seg i miljø med meticillinresistente bakterier, kan bli kolonisert med bakterien og kan spre dem videre til omgivelsene.
MRSA-bakterien kan finnes på hud, slimhinner og i hals uten at man har tegn til infeksjon. Dette kalles bærertilstand. Faren for at pasienten er smitteførende med MRSA er særlig stor dersom pasienten har pågående infeksjon, åpne sår eller eksem, pågående eller nylig avsluttet antibiotikabehandling.
Pasienter med MRSA anbefales om å opplyse om bærerskap når de er i kontakt med helsetjenesten. Alle MRSA-positive bør anmodes om å følge rådet, men pasienter har etter helselovgivningen ikke plikt til å gi slik informasjon. Det er viktig å merke seg at alle smitteverntiltak i utgangspunktet krever gyldig samtykke fra pasienten.
MRSA i sykehus kan spre seg raskt med påfølgende behandlingsproblemer, økte kostnader og økt behov for isolering. Målet i sykehus er derfor å hindre at MRSA etablerer seg og blir en fast del av bakteriefloraen. Dette krever at alle som behandler pasienter med MRSA –bærerskap er forberedt og iverksetter de standardtiltak som kreves. Det må til enhver tid sikres gode rutiner i avdelingene for mottak og behandling av pasienter med mistenkt eller påvist MRSA.
Helsepersonell
Det vil også være
et viktig forebyggende arbeid å utføre MRSA-screening av helsepersonell med økt
risiko for MRSA før pasientrettet arbeid i sykehus, samt screene helsepersonell
som har vært eksponert for MRSA uten bruk av beskyttelsesutstyr. Helsepersonell
som har hatt nærkontakt med MRSA-infiserte eller MRSA-koloniserte pasienter
uten å ha tatt forholdsregler, kan risikere å bli bærere av bakterien, og
forårsake spredning i sykehuset.
Smittespredning begrenses gjennom isolering av MRSA-positive pasienter, arbeidsrestriksjoner for MRSA-positive arbeidstakere, og sanering av bærerskap.
Lovverk:
Både MRSA-infeksjon og MRSA-bærertilstand defineres som allmennfarlig sykdom i
henhold til forskrift om allmennfarlige smittsomme sykdommer og smittevernloven § 1-3.
I henhold til smittevernloven § 3-3 kan helseinstitusjoner kreve at pasienter forhåndsundersøkes for MRSA i og med at dette er en smittsom sykdom som krever ekstraordinære forebyggende tiltak av hensyn til faren for overføring til andre pasienter eller til personell. Forhåndsundersøkelsen må ikke føre til at behandlingen av pasienten blir alvorlig forsinket, eller til at han eller hun blir utsatt for fare eller urimelig ulempe. Etter pasientrettighetsloven § 2-1 og smittevernloven § 6-1har pasienten rett til medisinsk vurdering og utredning, behandling og smittevernhjelp.
- Tvangsvedtak etter smittevernloven har aldri blitt fattet overfor pasienter med MRSA. Reglene om tvangsvedtak fremgår av smittevernloven § 5-2 til §5-9.
- Pasientens rett til informasjon fremgår av pasient og brukerrettighetsloven § 3-2.
- Helsepersonellets informasjonsplikt fremgår av helsepersonelloven § 10.
- Pasientens rett til personlig smitteveiledning fremgår i smittevernloven § 2-1.
Kartlegging og indikasjon for MRSA -screening
|
Poliklinikk/ |
Spørreskjema sendes ut sammen med innkallingsbrev eller kommer opp som spørsmål i Helsa-mi. Ved behov for MRSA-screening skal pasienten kontakte fastlege for prøvetaking og ha prøvesvaret klart før konsultasjonen. Dersom MRSA-screening ikke er utført eller prøvesvar foreligger tas pasienten imot som ved påvist smitte.
|
|
Innleggelse i sykehus |
Indikasjoner for MRSA screening/ testing vurderes i akuttmottak (se tabell under)
|
|
Forhåndsundersøkelse
av arbeidstakere/LIS/ |
Ved tilsetting av nye arbeidstakere/LIS/studenter
skal det kartlegges om de har blitt eksponert for MRSA og eventuelt ta MRSA-
screening. HR-avdelingen har ansvar for
at alle fyller ut «smittevernskjema- forhåndsundersøkelse av
arbeidstakere/studenter». Skjema arkiveres hos HR-avdelingen. Ved behov for MRSA-screening skal prøvesvar
foreligge før vedkommende kan starte i arbeid.
|
Hva er MRSA-screening?
En
undersøkelse for å finne ut om en person er bærer av bakterien MRSA (methicillinresistente
staphylococccus aureus). Dette er en type gule stafylokokker som er
motstandsdyktige (resistente) mot flere vanlige antibiotika, og som derfor kan
være vanskeligere å behandle ved infeksjon.Ved MRSA-screening av pasienter tas
prøve med en bomullspinne (e-swab) fra nese, hals og evt. perineum (området mellom
kjønnsorgan og endetarm), samt sår, og andre inngangsporter.
Ved MRSA-screening av ansatte tas prøve med bomullspinne (e-swab) fra nese og
hals.
Indikasjoner for MRSA screening:
Hurtigveileder for MRSA screening
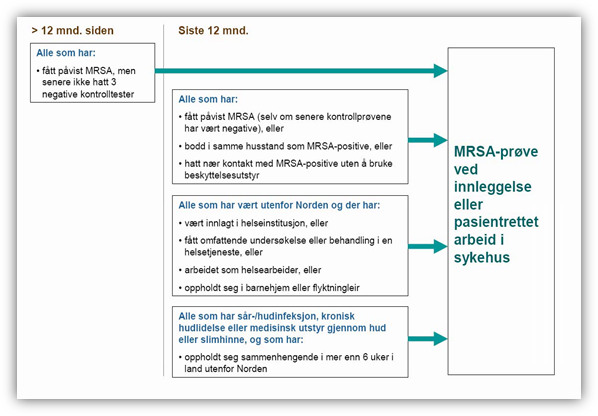
Veileder for MRSA Screening
|
A |
Har hatt MRSA tidligere
|
|
|
B |
Har hatt nær kontakt med MRSA positive siste 12 måneder
|
|
|
C |
Har vært i kontakt med helsevesen, barnehjem eller flyktningleir i utlandet utenom Norden
|
o spesielt hvis formålet med reisen er tannbehandling o tilfeldig behandling som har innbefattet kirurgiske inngrep, for eksempel rotfylling og tanntrekking hvor det oppstår blødninger i munnhulen I tillegg tas MRSA-prøve av alle som har kliniske symptomer på hud-/sårinfeksjon, kroniske hudlidelser eller innlagt medisinsk utstyr gjennom hud eller slimhinner, og som i løpet av siste 12 måneder og har: · oppholdt seg sammenhengende i mer enn 6 uker i land utenfor Norden
|
|
D |
Noen eksempler på hva som ikke regnes som aktuelle kriterier og dermed ikke screenes: |
|
|
|
Forklaring til kriteriene:
|
1 Med nær kontakt menes kontakt som gir begrunnet mistanke om smitte, eksempelvis: • hatt hudkontakt med kjent MRSA-positiv og en eller begge hadde sår • flere ganger hatt hudkontakt med kjent MRSA-positiv (selv om begge har hel hud) • arbeidet med en kjent MRSA-positiv pasient som ikke isoleres (for eksempel i sykehjem eller i hjemmesykepleien) • arbeidet i eller vært pasient i en helsetjeneste der det pågikk et MRSA-utbrudd
2 Med omfattende undersøkelse eller behandling menes: • at undersøkelsen/behandlingen varte i over 6 timer • at fremmedlegemer har blitt ført gjennom hud eller slimhinner, eller lagt inn gjennom kroppsåpninger, eksempelvis kirurgiske inngrep dialyse, innleggelse av venekateter, urinkateter, dren, tube og lignende. • sårbehandling, eksempelvis suturer eller stell av større sår.
3 Med arbeidet som helsearbeider menes alt pasientrettet arbeid i og utenfor helseinstitusjoner, for eksempel som primærlege, i hjemmetjenesten, i sykehjem eller sykehus, i bistands- eller nødhjelpsarbeid.
4 Flere miljøer enn de nevnte kan ha økt forekomst av MRSA. MRSA-prøve tas dersom det fremkommer opplysninger om at pasienten har oppholdt seg i et miljø der det er økt risiko for å bli smittet med MRSA (som for eksempel rehabiliteringsinstitusjoner og asylmottak). Ny kunnskap kan føre til endringer i hvilke miljøer som nevnes spesifikt i dette kulepunktet.
Pårørende og helsepersonell: Pårørende som er helsepersonell må forholde seg til sin egen arbeidsplass sine retningslinjer.
|
Innleggelse av pasienter
Innleggelse av pasienter med mistenkt MRSA-bærerskap i sykehus
- Ved mistanke om MRSA tas hurtigtest MRSA. (prøvesvar foreligger etter ca. 1 time)
- Pasienten legges på dråpesmitteisolat inntil prøvesvar foreligger. Ved negativt svar kan isolasjon oppheves av lege.
- Besøkende/pårørende bruker samme PVU (personlig verneutstyr) som personalet.
Innleggelse av pasienter med påvist MRSA-bærerskap i sykehus
- Ved bekreftet MRSA bærerskap eller infeksjon skal pasienten legges på dråpesmitteisolat så lenge pasienten er innlagt i sykehus. Tidligere bekreftet MRSA behøver ikke bekreftes med nye prøver for hver innleggelse.
- Besøkende/pårørende bruker samme PVU (personlig verneutstyr) som personalet.
Fremgangsmåte ved screening MRSA (prøvetaking)
|
Arbeidsbeskrivelse |
Utførelse |
Ansvar
|
|
|
|
Pasienter |
Ansatte
|
|
|
REKVIRERING AV MRSA SCREENING
|
Prøver rekvireres i RoS på
rekvirerende/behandlende lege. |
Papirrekvisisjon skrives ut. Se egen knapp for rekvisisjoner i portalen eller gå
til «relatert» i prosedyren. Rekvirentkodene som benyttes: (dette står allerede på rekvisisjonene) |
Rekvirent |
|
SCREENINGTIDSPUNKT |
Screening etter direkte kontakt med MRSA positive pasienter/ansatte skal ikke gjøres før tidligst 1-2 døgn etter siste kontakt/eksponering. Dette fordi en kortvarig kolonisering i nesen ofte forsvinner av seg selv i løpet av 1-2 døgn, og ikke utgjør noen reel smittefare. |
|
|
|
PRØVETAKINGSTED |
Nese og hals (2 prøvepinner) Unntak og behov for utvidet prøvetaking: Ved positive funn vil det være aktuelt å ta utvidet prøver av pasienten. Når pasienter overføres direkte fra sykehus i utlandet til sykehus i HNT skal det tas MRSA-screening i nese, hals og perineum. |
Nese og hals (2 prøvepinner) |
Prøvetaker |
|
FREMGANGSMÅTE VED PRØVETAKING (og kontrollprøver etter sanering)
|
Benytt prøvepinne: Copan e-swab (hvit kork) med væskebasert transportmedium. (se bilde) Merking: Alle prøver merkes med navn, fødselsnummer og lokalisasjon. Neseprøve: Samme pensel brukes i begge nesebor.
Halsprøve: Stryk penselen 3 ganger over tonsiller, bakre ganeseil og bakre svelgvegg. Sett penselen direkte tilbake i røret uten at den berører ytterkanten av prøveglasset. Ved positive funn vil det bli aktuelt å ta utvidet prøver av pasienter og følgende tas: Åpne sår, ferske arr, aktive hudlidelser/utslett: Sår rengjøres grundig før prøven tas. Fjern puss og skorper med sterilt saltvann. Bruk 1 pensel per lokalisasjon. Stryk penselen mot bunnen/senter av såret/lesjonen og langs sårkantene. Sett penselen direkte tilbake i røret uten at den berører ytterkanten av prøveglasset. Perineum: Egen pensel brukes og strykes 3 ganger over perineum. Sett penselen direkte tilbake i røret uten at den berører ytterkanten av prøveglasset. Innstikksteder for fremmedlegemer: Pensel strykes 3 ganger over innstikksted. Sett penselen direkte tilbake i røret uten at den berører ytterkanten av prøveglasset. Urinrørsåpning og urin: Prøve tas dersom pasienten har permanent urinveiskateter. |
|
|
|
HURTIGTEST MRSA |
Hurtigtesting MRSA benyttes kun til
pasienter og da fortrinnsvis pasienter som legges inn på sykehusene i HNT. |
Benyttes ikke til ansatte. Unntak kan gjøres, men kun etter avtale med smittevern.
|
Rekvirent |
|
OPPFØLGING AV PRØVESVAR |
Prøvesvar følges opp av rekvirerende/behandlende
lege. |
Prøvesvar foreligger etter ca. 3-4 dager.
Påvist bærerskap svares alltid ut. Den ansatte blir kontaktet av smittevernet i HNT. Negativt prøvesvar svares ikke automatisk ut. Om man ikke hører noe innen 5 dager kan man anse prøven som negativ. Smittevern kan evt. kontaktes av den ansatte for å verifisere negativt svar. |
Rekvirent Smittevern |
Uventet funn av MRSA hos pasienter eller ansatte
Gjelder når det oppdages uventet funn av MRSA bærerskap/infeksjon slik at smitteoverføring allerede kan ha skjedd på grunn av manglende smitteverntiltak.
|
Arbeidsbeskrivelse |
Utførelse
|
Ansvar |
||
|
|
Pasient |
Ansatt
|
|
|
|
VARSLINGSPLIKT
Mikrobiologisk laboratorium
|
Laboratoriet som oppdager vekst av MRSA-bærerskap til pasient eller ansatt skal varsle rekvirerende lege, smittevernoverlege og smittevernrådgiver.
|
Mikrobiologisk laboratorium |
||
|
VARSLINGSPLIKT
Rekvirerende lege og Smittevernoverlege
|
Rekvirerende lege varsler: Pasienten, samt å gi nødvendig informasjon om oppfølging videre. Arbeidet kan delegeres til annen lege.
|
Smittevernoverlege varsler:
Den ansatte, samt å
gi nødvendig informasjon og veiledning om veien videre. |
Rekvirerende
lege |
|
|
VARSLINGSPLIKT
Avdeling |
Har ansvar for å varsle berørte avdelinger, serviceavdelinger, mottak, ambulanse og andre helseinstitusjoner om smittefunn.
|
Avdelingsoverlege Seksjonsleder Avdelingsleder Nærmeste leder |
||
|
DOKUMENTASJON AV MRSA-FUNN
|
· Merk journal under kritisk informasjon med «påvist MRSA-bærerskap» og dato for siste påvisning. · Skriv journalnotat om funn. · Både infeksjon og bærerskap av MRSA er
meldepliktig til meldingssystem for smittsomme sykdommer (MSIS) |
Rekvirerende lege |
||
|
|
Smitteoppsporing er aktuelt når MRSA oppdages uventet slik at smitteoverføring allerede kan ha skjedd på grunn av manglende smitteverntiltak. Avdelingsledelsen avklarer hvilken leder som skal følge opp det videre arbeidet og kontakter smittevernrådgiver ved behov for bistand. Avdelingen har ansvar for å rekvirere og ta prøvene. BHT kan evt. bistå med prøvetaking av ansatte.
1. Avklaring-hvem leder smitteoppsporingen? Ved større smitteoppsporinger bør smittevern kobles på og smittesporingen bør dokumenteres. 2. Varsle aktuelle avdelinger/enheter som må smittespore 3. Gi nødvendig informasjon til ansatte som må MRSA-screenes. 4. Gi nødvendig informasjon til pasienter som har ligget på samme rom og må screenes. Hvis pasienten er utskrevet bør vedkommende kontaktes per telefon og oppfordres til prøvetaking hos egen fastlege. 5. Avklare hvem det skal tas prøver av og hvordan dette skal organiseres. 6. Ta MRSA-screening i nese og hals av de aktuelle, bruk papir rekvisisjon og lever prøvene på lab. (obs! Prøvetaking bør ikke tas før 1-2 dager etter siste eksponering) 6. Varsle mikrobiologisk laboratorium, LE om omfanget av prøver som vil komme. 7. Gi lege beskjed at MSIS melding må skrives.
FREMGANGSMÅTE VED SMITTEOPPSPORING: Ring 1: Prøve tas av de som har hatt direkte kontakt med den MRSA-positive pasient/ansatt. Det betyr i første omgang pasienter på samme rom og personale som har undersøkt, behandlet eller pleiet pasienten.
Ring 2: Dersom noen i ring 1 er positive eller pasienter i seksjonen er spesielt infeksjonsmottakelige, eller mange i seksjonen kan ha blitt eksponert, tas prøve av alle som er innlagt eller arbeidet i seksjonen
Ring 3: Dersom pasienter eller personale som blir funnet MRSA-positive kan ha spredd smitte i andre seksjoner eller helsetjenester, tas det kontakt med de aktuelle tjenestestedene for videre smitteoppsporing.
|
Avdelingsoverlege Seksjonsleder
|
||
|
PRØVETAKING/SMITTEOPPSPORING |
Prøve tas i nese og hals.
|
Prøve tas av i nese og hals.
Personell som må ta MRSA-screening i forbindelse med smitteoppsporing kan fortsette sitt arbeid ved samme avdeling, men skal ikke arbeide ved andre avdelinger i HNT inntil prøvesvar foreligger. Ansatte/studenter som jobber ved andre institusjoner/sykehus må informere arbeidsgiver slik at det blir tatt en vurdering på om den ansatte kan jobbe før prøvesvar foreligger. Personale som blir funnet MRSA-positive skal ikke ha
arbeid med pasientkontakt i sykehuset.
|
Rekvirerende lege Ansvarlig leder Smittevern |
|
|
SMITTEVERNETS ANSVAR |
Har ansvar for å bistå avdelingene i håndteringen av uventa funn og oppfølging ved sekundærtilfeller etter MRSA screening. Holde prosedyren oppdatert.
|
|
||
|
ANSATTES ANSVAR |
Den enkelte har ansvar for at MRSA-screening blir tatt og at rekvisisjon blir riktig utfylt, samt opplyse sin nærmeste leder om resultat av screening, evt andre arbeidssteder dersom det er relevant.
|
|
||
|
BEHANLING OG SANERING AV MRSA-INFEKSJON |
Ved behandling av MRSA –infeksjoner følges de vanlige prinsipper for behandling av infeksjoner. Antibiotikabehandling er som regel ikke nødvendig ved overflatiske hud- og sårinfeksjoner. Ved kompliserte infeksjoner, for eksempel fremmedlegemeinfeksjoner, bør infeksjonsmedisiner og mikrobiolog konsulteres. Det skal
som hovedregel tilbys sanering og oppfølging av kontrollprøver hos fastlege,
som også må følge opp husstandsmedlemmer/partnere til MRSA-positive.
|
Behandlende lege |
||
|
Sykmelding må gis under sanering og frem til tre negative prøvesvar med 1 ukes mellomrom foreligger.
|
||||
|
SYKMELDING/OPPFØLGING ARBEIDSGIVER
|
|
Ansatte sykmeldes under sanering og frem til tre negative prøvesvar med 1 ukes mellomrom foreligger.
Arbeidsgiver/nærmeste leder skal i samråd med smittevernet i HNT, avgjøre når den ansatte kan gå tilbake arbeid. Alle tilfeller av MRSA positive arbeidstakere vurderes individuelt, ut fra arbeidsoppgaver og risiko for smittespredning. |
Nærmeste leder Smittevern |
|
Pasient med mistenkt/påvist MRSA i poliklinikk og andre serviceavdelinger (ambulansetjenester, ALM, ABD og psykiatriske avdelinger)
|
Arbeidsbeskrivelse |
Utførelse
|
Ansvar |
|
HENVISNING TIL SERVICEAVDELING |
Lege som henviser pasient til poliklinikk bør ta MRSA-screening dersom pasienten fyller kriteriene om forhåndsundersøkelse for MRSA. Prøvesvar skal foreligge før pasienten møter på poliklinikken med mindre dette hindrer nødvendig undersøkelse og behandling. |
Henvisende lege |
|
FOREBEREDELSE TIL UNDERSØKELSE/
|
I tillegg til basale smittevernrutiner er det nødvendig med forsterket smitteverntiltak når pasienten har kjent MRSA, mistenkt MRSA eller når prøvesvar ikke foreligger.
Heng opp plakat og håndter
pasienten som dråpesmitte. Undersøkelsesrommet forberedes ved at unødig utstyr som ikke skal benyttes, fjernes, flyttes unna eller tildekkes med plast. Skuffer lukkes.
Pasienten bør ikke oppholde seg unødig i fellesarealer, men kortere venting i venterom utgjør liten risiko. Det anbefales å legge timen til slutten av dagen og vise pasienten direkte inn på undersøkelsesrommet.
Informer pasient og evt. ledsager/pårørende om forhåndsregler og be de desinfisere hender inne på us. rommet.
PVU
(personlig verneutstyr):
· Kirurgisk munnbind · Hansker når du er i kontakt med pasienten eller forurenset utstyr. · Frakk dersom man skal være i direkte kontakt med pasienten.
Avfall som er tilsølt med smitteførende materiale kastes som smitteavfall i autoklaverbar pose og eske.
Restavfall: Avfall som ikke er kontaminert av pasient/pasientsonen kan kastes som restavfall.
Tøy som har vært i direkte kontakt med pasienten eller kroppsvæsker legges i gul plastsekk. Plastsekken dekkes med gul tøysekk før den lukkes og bæres ut til urent lager.
Flergangsutstyr varmedesinfiseres. Utstyr som ikke kan varmedesinfiseres må desinfiseres med kjemisk desinfeksjon (eks overflatesprit) før det tas ut av rommet.
Ved toalettbesøk må de instrueres i å kontakte personalet slik at toalett og kontaktflater desinfiseres.
Rengjøring/desinfeksjon: Etter konsultasjonen vaskes synlige
tilsølte berøringspunkter og flater med såpe og vann og desinfiseres med 70 %
overflatedesinfeksjonssprit.
|
|
|
TILTAK I AMBULANSETJENESTEN
PASIENTE SOM
TRANSPORTERES FRA MOTTAKSSENTER FOR |
Smitteverntiltak er nødvendig når pasienten har kjent MRSA, mistenkt MRSA eller når prøvesvar på MRSA ikke foreligger.
Helse Midt-Norge Prehospitale tjenester følger – FRAM: Bliksund GRiD (bliksundweb.no)
pasientene regnes som potensiell bærere av MRSA grunnet økt forekomst i disse sentrene. Dette gjelder alle pasienter som skal bringes i ambulanse fra mottakssenter/asylmottak til legevakt/sykehus. |
|
|
TILTAK I PSYKIATRISKE AVDELINGER
|
Smitteverntiltak er nødvendig når pasienten har kjent MRSA, mistenkt MRSA eller når prøvesvar på MRSA ikke foreligger.
MRSA-positive pasienter på psykiatrisk avdeling plasseres i enerom, men behøver ikke isoleres. Pasienten kan oppholde seg i fellesrom på egen avdeling/enhet og utenfor institusjonen. Før pasienten forlater rommet om morgenen anbefales at:
Benytt dråpesmitteplakat og følg smitteregime på pasientens rom.
Informer pasient og evt. pårørende om forhåndsregler og hva som møter dem. Besøkende behøver ikke bruke PVU (personlig verneutstyr), men bør utføre håndhygiene før rommet forlates.
PVU (personlig verneutstyr): Inne på pasientens rom bruker personalet kirurgisk munnbind, smittefrakk og hansker ved nær og fysisk kontakt og ved undersøkelse med pasienten, eks: somatisk undersøkelse og behandling, pleie og sengereiing.
Sanering av bærertilstand bør forsøkes for pasienter som forventes å være innlagt i mer enn 4 uker, med mindre det medfører fare for forverring av pasientens helsetilstand eller er til hinder for annen behandling. (se egen prosedyre for sanering)
Avfall som er tilsølt med smitteførende materiale kastes som smitteavfall i autoklaverbar pose og eske.
Restavfall: Avfall som ikke er kontaminert av pasient/pasientsonen kan kastes som restavfall.
Tøy som har vært i direkte kontakt med pasienten eller kroppsvæsker legges i gul plastsekk. Plastsekken dekkes til med gul tøysekk før den lukkes og bæres ut til urent lager.
Rengjøring/desinfeksjon: Etter utskrivelse bestilles smittevask.
Indirekte smitte via miljøet kan forebygges ved å:
I avdelingens fellesrom forebygges smittespredning gjennom etterlevelse av basale smittevernrutiner.
|
|
Overflytting av pasienter til andre avdelinger og helsetjenester
Ved overføring av MRSA-mistenkte/positive pasienter til annen avdeling eller annen helsetjeneste informeres avdelingen/institusjonen om smittestatus før overflytting og om hvilke tiltak mot MRSA som er satt i verk.
Informasjonen gis til:
- Den aktuelle ansvarsvakt eller tilsvarende når det er en avdeling ved samme sykehus.
- AMK-sentralen, når pasienten trenger transport med ambulanse.
- Ved MRSA-utbrudd eller etter eksponering/screening uten at negativ svar foreligger, hvor en pasient kan mistenkes å være smittet skal denne informasjonen gis til mottakende avdeling eller helsetjeneste.
- PLO melding til annen helsetjeneste.
Ansatte i HNT som i tillegg jobber med oppgaver knyttet til beboere i mottak for asylsøkere/flyktninger
I tillegg
til indikasjoner nevnt i kartleggingstabellen skal alle ansatte som arbeider
med
asylsøkere/flyktninger som bor på mottak screenes for MRSA rutinemessig hver
4.uke. Screening kan gjøres lokalt på den ansattes avdeling. Kontakt
smittevernet for oppfølging av prøvesvar.
Ansatte i HNT som bor i samme husholdning eller jevnlig omgås (fysisk kontakt) med MRSA positive
Når en ansatt bor i samme husholdning med en person som får påvist MRSA-bærerskap skal den ansatte MRSA-screenes. Den ansatte skal ikke gå tilbake på jobb før prøvesvar foreligger. Videre skal den ansatte rutinescreenes hver 4. uke de første månedene. Ved negativt svar kan frekvens endres til hver 6. måned. Individuell vurdering ut fra prøvesvar. Smittevernet kontaktes for oppfølging av prøvesvar.
Referanser
1. Lov om vern mot smitsomme sykdommer (smittevernloven)
2. Lov om helsepersonell m.v (helsepersonelloven)
3. Forskrift om smittevern i helse- og omsorgstjenesten
5. Forskrift om vern mot eksponering for biologiske faktorer (bakterier, virus, sopp m.m.) på arbeidsplassen (OPPHEVET)
7. Handlingsplan for et bedre smittevern 2019-2023